Depressionsdiagnosen
I det förra avsnittet gav jag en kort introduktion till psykedelika och här tänkte jag skriva mer om några kliniska studier av framförallt psilocybin vid depression. Först bör sägas att depressionsdiagnosen är väldigt heterogen då den i princip endast kräver en ihållande period med antingen nedstämdhet eller minskat intresse i kombination med andra symptom såsom förändrad aptit (ökad eller minskad), nedsatt lust, påverkad sömn (man sover mindre eller mer), tankar på självmord etc. Man brukar säga att omkring var tredje kvinna drabbas av en depression någon gång i livet. Man kan uppleva depressivitet (en känsla av depression, men inte nödvändigtvis depressionssjukdom) av en mängd olika orsaker. Dels kan livet ställa till det med separationer och motgångar (kallas ibland för reaktiv depression) och dels kan den komma som en blixt från klar himmel med svåra symptom. Exempelvis den melankoliska depressionen (kallas ibland för endogen depression) innebär tidigt uppvaknande med mycket ångest, känsla av tunghet i kroppen och djup nedstämdhet. Den senare behandlas mycket effektivt med ECT, medan lindrigare former av depression med fördel kan behandlas med KBT eller lättare antidepressiva läkemedel (t.ex. SSRI). Risken av drabbas av depressivitet ökar med en mängd andra tillstånd, såsom ADHD, autism, personlighetsstörningar och ångestsyndrom. Med det sagt förstår man att en given population patienter med depression kan skilja sig åt markant! När en patient inte svarat på två olika antidepressiva behandlingar i adekvat dos brukar man kalla den behandlingsresistent. Det kan ju beror på diagnostiska problem och såklart bristande effekt av behandling.
Kliniska studier
Guldstandard för kliniska studier är så kallade randomiserade kontrollerade studier (RCT). Detta innebär att en given intervention (t.ex. nytt läkemedel) ges till patienter och jämförs med en kontrollgrupp, där uppdelningen i behandling/kontroll är slumpmässig. På så sätt påverkas inte behandlingen av om deltagarna eller behandlarna föredrar en viss behandling. Om det inte är slumpmässigt skulle exempelvis behandlade läkare kunna föredra att ge en ny behandling till svårare sjuka patienter som då redan från början har sämre möjligheter till gott resultat. Utöver detta vill man att studien ska vara dubbelblindad så att varken behandlaren eller patienter vet vilken behandling man får. På så sätt kan inte förväntningar påverka hur man bemöts. Detta är ett uppenbart problem med psykedelika. De påverkar till sin natur sinnet och det blir uppenbart vem som får den aktiva behandlingen och vem som får placebo (eller annan icke-psykedelisk behandling). Detta har man försökt lösa genom att ge någon form av placebo som ger en reaktion i kroppen. Ett exempel är niacin som ofta används. Den ger ett slags flush-känsla och därmed märker deltagarna att de fått “något”. Då risken är att de som får aktiv behandling märker detta och hoppas på bättre effekt (och tvärtom för placebo), ökar sannolikheten för förbättring. Därmed kommer sannolikt en eventuell behandlingseffekt överdrivas. Det här känns igen från en mängd psykoterapistudier där man jämfört med väntelista, det vill säga ingen behandling alls.
Exempel på studier
I en tidig studie av Carhart-Harris et al från 2016 undersökte man möjligheten att behandla depression med psilocybin. Man hade ingen kontrollgrupp utan gav 12 patienter med behandlingsresistent depression två doser psilocybin. Deltagarna fick en psykedelisk effekt efter en halvtimme, vilken varade i upp till 6 timmar. Det förekom inga allvarliga bieffekter av behandlingen, men en del upplevde viss oro vid ruset och lättare huvudvärk eller illamående. Man upplevde även en signifikant mindre symptombörda av sin depression. Dock är denna studie inte placebokontrollerad varför den inte säger något om egentlig behandlingsffekt.
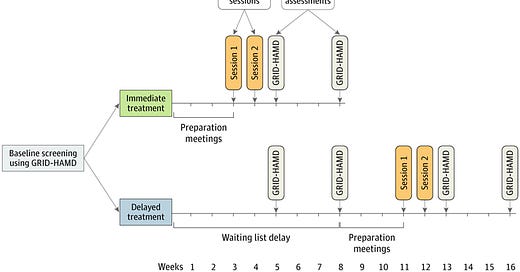
I en amerikansk studie från 2020 jämförde man behandling med psilocybin (n=15) med att stå kvar i väntelista (n=12) för depression. Här nedan ser man studieschemat och att de som randomiserades till väntelista även de fick behandling efter ett antal veckor.
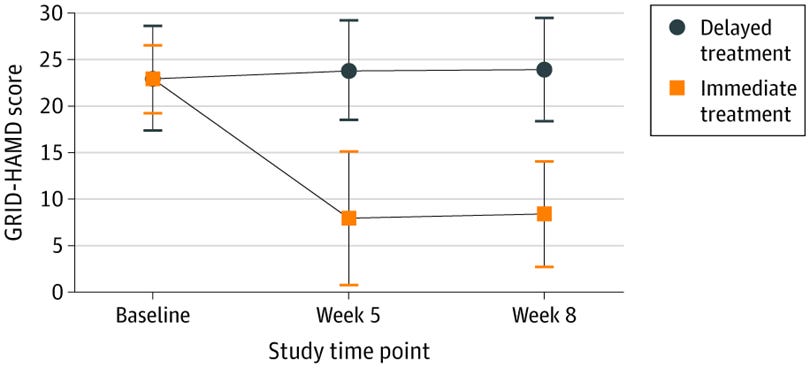
Utfallsmåttet (det man jämförde gruppen med) är GRID-Hamilton Depression Rating Scale och mäter depressionssymptom. Man jämförde vid start och efter 1 respektive 4 veckor efter behandlingarna. Man såg en signifikant lägre symptombörda för behandling (gul nedan) jämfört med väntelista (svart nedan).
Man följde upp deltagarna efter ett år och fann fortsatt inga allvarliga bieffekter men däremot fortsatt behandlingsffekt.
Jämförelse med SSRI
En uppmärksammad studie från 2021 med Carhart-Harris et al och David Nutt jämförde psilocybin mot escitalopram, en standard-SSRI. Detta var en dubbelblindad RCT på 59 patienter med svårbehandlad depression. Studien är en så kallad fas 2-studie, där man med ett litet material vill undersöka potentiell läkemedelsffekt och biverkningar. Viktigt att notera är att den inte är designad för att kunna visa att psilocybin verkligen inte är sämre än escitalopram. För det hade man behövt en större studie. Hursomhelst rapporterar man ingen signifikant skillnad i depressionsymptom mellan psilocybin och escitalopram. Ett annant observandum är att då patienterna får anses svårbehandlade, är det inte säkert att man kan förvänta sig en god effekt av escitalopram (även om man har som exklusionskriterium att man inte får ha testat escitalopram tidigare). Detta är något som en större studie på mer behandlingsnaiva patienter får visa. Här är även en längre kommentar av en professor i statistik om studiens upplägg och resultat för den som är mer intresserad.
Endosbehandling
Slutligen vill jag nämna en annan studie som publicerades i New England Journal of Medicine av Goodwin et al. 2022. Här randomiserade man totalt 79 patienter med behandlingsresistent depression till antingen hög (25 mg), medel (10 mg) eller låg (1 mg) dos psilocybin. Genom att använda MADRS för att mäta depressionssymptom vid dels start och efter tre veckor fann man att 25 mg, men inte 10 mg, gav signifikant bättre effekt än 1 mg. Till skillnad från studierna ovan gav man alltså en och inte två doser psilocybin.
Sammanfattning
Som en slutsats kan man säga att det finns lovande resultat för att psilocybin kan vara till hjälp vid depression. Dock kommer det vara mycket svårt att hitta en lämplig placebo att jämföra med. Detta kunde man potentiellt sett lösa genom att modifiera psilocybin kemiskt så att den gav en mindre psykedelisk effekt. Det är dock oklart hur detta påverkar en potentiell antidepressiv effekt. I kommande avsnitt kommer jag skriva mer om studier där man försöker dissekera ut dessa två effekter på receptornivå.




Tack för intressanta inlägg!
Är lite skeptisk till begreppet behandlingsresistent depression (har skrivit mer om det här: https://terapeutiskatankar.substack.com/p/dags-att-dumpa-begreppet-behandlingsresistent). Vore intressant att få din take på ämnet!
Här är ett ambitiöst sätt att göra en ordentlig placebostudie där man gett ketamin och placebo när patienten är nedsövd: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10187335/
Problemet blir ju såklart om behandlingsmekanismen för psykadelika är själva de psykadeliska upplevelser som skapas, och såklart inte upplevs när man är medvetslös :)